Что такое холецистэктомия?
Холецистэктомия, хирургическое удаление жёлчного пузыря, — самая распространённая операция в абдоминальной хирургии. Вмешательство применяется для лечения различных патологий этого органа, включая болезни, травмы, новообразования.
У пациентов с желчнокаменной болезнью и холециститом холецистэктомия признана одним из самых эффективных методов лечения, так как предполагает удаление источника застоя желчи и воспаления. После операции пациентов с ЖКБ перестают беспокоить боли и тошнота, исчезают риски развития перитонита, других грозных осложнений.
При раннем обращении удаление жёлчного пузыря является рутинной, технически отработанной операцией. Чаще всего она выполняется лапароскопически (через проколы), отличается короткой реабилитацией. К открытому вмешательству, которое требует длительного восстановления, прибегают в сложных и экстренных случаях.
Показания
Холецистэктомия проводится при патологиях жёлчного пузыря и протоков, выводящих желчь:
- Желчнокаменная болезнь (ЖКБ). При этой патологии в жёлчном пузыре появляются камни (конкременты). Нарушение определяется у каждой пятой женщины и каждого десятого мужчины. Болезнь может протекать как бессимптомное камненосительство или вызывает характерные симптомы: тяжесть и боли в правом подреберье, тошнота, рвота, горечь во рту.
- Острый калькулёзный холецистит. Это осложнение ЖКБ, островоспалительный процесс в жёлчном пузыре, возникающий на фоне появления камней, закупорки ими шейки органа или пузырного протока. Основное проявление болезни — жёлчная или печёночная колика: сильная схваткообразная боль в правом подреберье, сопровождающаяся тошнотой, рвотой, повышением температуры. Состояние требует проведения экстренного хирургического вмешательства. Если болезнь не лечить, у мужчин и женщин могут возникнуть тяжёлые осложнения: перитонит, панкреатит, эмпиема, даже сепсис.
- Холедохолитиаз. Осложнение ЖКБ, при котором камни попадают в общий жёлный проток (холедох) и нарушают отток желчи. Состояние опасно полной закупоркой и воспалением холедоха, развитием механической желтухи, панкреатита из-за застоя и заброса желчи. Хирургическое лечение предполагает удаление камня из протока, по показаниям также проводится холецистэктомия.
- Крупные полипы. Лапароскопическая холецистэктомия является золотым стандартом лечения доброкачественных новообразований пузыря.
- Подозрение на рак и предраковые изменения. Изолированное удаление жёлчного пузыря проводится на ранних стадиях злокачественного образования.
- Острый бескаменный холецистит. Чаще всего причина его развития — нарушение кровообращения, вызывающее ишемию стенки жёлчного пузыря. Патология встречается у пациентов после кардиохирургических вмешательств, тяжёлых травматических повреждений, ожогов.
Желчнокаменная болезнь и осложнения этой патологии — самое распространённое показание к проведению холецистэктомии.
Когда нужна операция при ЖКБ?
Симптоматическое медикаментозное лечение, диетотерапия и наблюдение при желчнокаменной болезни применяются только на ранних стадиях болезни, когда орган не повреждён, а его функция сохранна.
Согласно клиническим рекомендациям, не существует эффективных неинвазивных методов растворения и дробления камней. Лечение холелитолитическими препаратами не снижает частоту проявления симптомов и осложнений болезни. Ударно-волновое воздействие даже при тщательном отборе больных позволяет добиться успехов только в половине случаев.
Несмотря на развитие консервативных способов лечения желчнокаменной болезни, только холецистэктомия может гарантировать полное излечение от болезни. Являясь радикальным методом лечения, операция позволяет удалить жёлчный пузырь вместе с камнями. Это единственный способ убрать источник застоя желчи, а также предотвратить развитие рецидивов и осложнений, опасных для жизни.
В то же время холецистэктомия имеет строгие показания. В случае желчнокаменной болезни к операции прибегают, если:
- у пациента присутствуют симптомы ЖКБ (боль под рёбрами справа, дискомфорт после еды, тошнота), беспокоят приступы жёлчной или печёночной колики, особенно продолжительные или частые;
- появились осложнения: острый холецистит (воспаление пузыря), механическая желтуха, панкреатит, холангит;
- жёлчный пузырь является отключённым, то есть орган перестал функционировать из-за закупорки или рубцевания;
- повышена вероятность развития рака на фоне ЖКБ;
- у камней есть определённые особенности: мелкие конкременты склонны к миграции, крупные, создают риск развития пролежня стенки пузыря.
Таким образом, при высоком риске осложнённого течения болезни операция показана даже мужчинам и женщинам с бессимптомным носительством камней. Жёлчная колика, выраженные симптомы ЖКБ, признаки осложнений являются абсолютными показаниями к хирургическому удалению пузыря.
Холецистэктомия по поводу желчнокаменной болезни при раннем обращении чаще проводится планово. Несвоевременное обращение может привести к осложнённому течению заболевания и требовать экстренного вмешательства.
Противопоказания
При жизнеугрожающих осложнениях патологии жёлчного пузыря открытая холецистэктомия практически не имеет противопоказаний. Исключение — крайне тяжёлое состояние пациента. В этом случае может быть выполнено дренирование жёлчного пузыря (холецистостомия).
Плановая холецистэктомия не проводится в следующих случаях:
- острые инфекционные процессы;
- декомпенсация тяжёлых хронических заболеваний сердца, лёгких, печени;
- серьёзные нарушения свёртываемости крови;
- беременность.
Лапароскопическая холецистэктомия также не показана пациентам с распространённым перитонитом, крупными грыжами передней стенки живота, с острым холециститом, который появился более 3 дней назад.
Выполнение малоинвазивных вмешательств может вызывать технические трудности у пациентов с висцеральным ожирением, при развитии спаечных процессов в брюшной полости; врождённых аномалиях органов, образующих, накапливающих и транспортирующих желчь; злокачественном поражении жёлчного пузыря.
Типы холецистэктомии
Для удаления жёлчного пузыря применяются различные методы, включая традиционную холецистэктомию, лапароскопическую методику, роботизированную операцию.
Сегодня хирурги стараются сделать эту операцию менее инвазивной. Если есть возможность, полостной доступ к жёлчному пузырю заменяется на минидоступ или лапароскопический доступ, что снижает риск раневых осложнений и обеспечивает более быстрое восстановление. Приобретает распространённость ещё одно направление — роботизированная хирургия. Главными преимуществами этой технологии являются миниинвазивность и точность манипуляций.
Выбор техники холецистэктомии у мужчин и женщин зависит от клинической ситуации, тяжести и распространённости воспаления, наличия спаек, состояния здоровья.
Лапароскопическая холецистэктомия
Лапароскопическая операция является золотым стандартом хирургического удаления жёлчного пузыря. Для проведения вмешательства используется лапароскоп, представляющий собой тонкий прибор с видеокамерой, которая выводит изображение на экран. Малоинвазивное вмешательство не предусматривает выполнения большого разреза. Лапароскоп и другие инструменты вводятся через 3-4 небольших прокола размером 0.5-1.5 см каждый на передней брюшной стенке.
Лапароскопия является менее травматичной по сравнению с традиционной открытой операцией. Пациенты легче и быстрее восстанавливаются после вмешательства: послеоперационные боли не так интенсивны, пребывание в стационаре чаще не превышает двух суток.
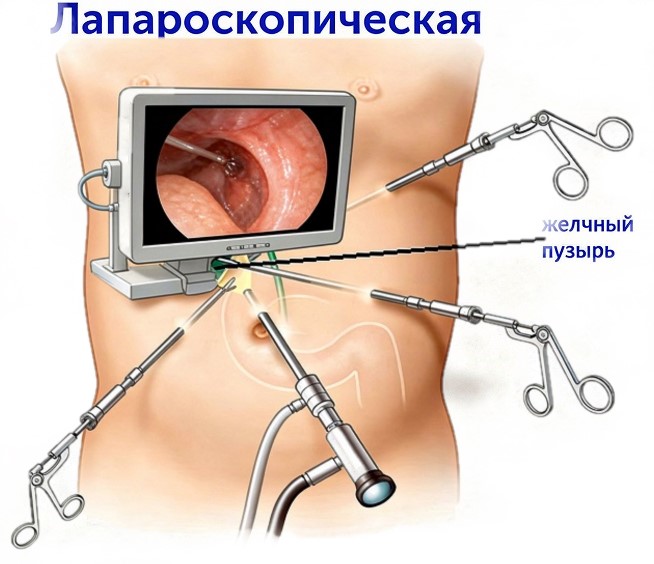
Из-за небольших разрезов (до 1.5-2 см) вероятность образования грыжевых выпячиваний минимальна. Снижаются риски развития и других осложнений: кровотечений, инфекции. Кожные раны в местах проколов для введения инструментов затягиваются достаточно быстро, с образованием малозаметных рубцов.
Традиционная холецистэктомия
Традиционная открытая операция по удалению пузыря проводится через полноценный разрез в области правого подреберья или срединной линии живота. Тем самым обеспечивается хороший доступ ко всей гепатобилиарной системе: печени, жёлчному пузырю, желчевыводящим путям, поджелудочной железе, двенадцатиперстной кишке. У врача есть возможность выполнить весь диапазон оперативных вмешательств на самом пузыре и протоках, а при необходимости провести сочетанные операции на других органах.
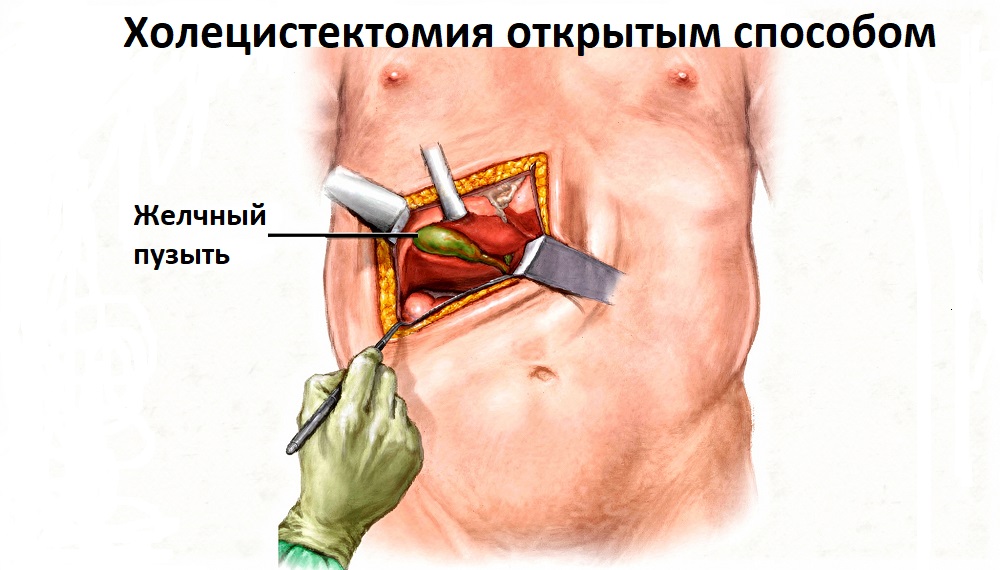
Открытая холецистэктомия является вариантом выбора у пациентов с выраженными рубцовыми изменениями и воспалительными процессами, включая абсцессы, распространённый перитонит. К открытой операции прибегают и в процессе малотравматичных вмешательств, если у пациента выявлены серьёзные осложнения.
В отличие от лапароскопии, традиционное вмешательство предполагает более длительный и болезненный процесс восстановления с ограничением физичнской активности. Косметический дефект в области разреза будет более заметным.
Роботическая холецистэктомия
Роботическое или робот-ассистированное вмешательство предусматривает удаление жёлчного пузыря через мини-разрезы с использованием современной роботической техники.
Через проколы в брюшную полость вводятся лапароскоп со стереоскопической камерой для объёмного изображения, а также хирургические инструменты. Они надёжно фиксированы в манипуляторах робот-ассистента. Во время операции хирург находится за роботизированной платформой. Он точно управляет движениями роботизированной системы, контролируя свои действия при помощи трёхмерного изображения.
Роботизированная холецистэктомия является высокотехнологичным и минимально инвазивным методом удаления жёлчного пузыря. Робот-ассистент позволяет врачам выполнять манипуляции с максимальной точностью. Улучшенная трёхмерная визуализация обеспечивает детальный обзор операционного поля. Минимальные разрезы делают операцию менее травматичной и снижают риски развития ряда послеоперационных осложнений.
Подготовка к операции
Холецистэктомия выполняется после постановки окончательного диагноза, определения показаний к операции. Пациента опрашивает и осматривает хирург. Если есть подозрение на ЖКБ, для подтверждения диагноза выполняются лабораторные анализы, а также аппаратные исследования: УЗИ жёлчного пузыря, ЭРХПГ — эндоскопическое исследование жёлчных протоков, жёлчного пузыря, поджелудочной железы, магнитно-резонансная холангиопанкреатография и другие.
Для оценки общего состояния пациента, выявления рисков хирургического лечения проводится обследование, которое включает:
- общий и биохимический анализы крови;
- коагулограмму для оценки состояния системы свёртывания крови;
- определение группы крови, резус-фактора;
- тесты на вирусные гепатиты, ВИЧ, сифилис;
- общий анализ мочи;
- рентген или КТ грудной клетки;
- электрокардиография;
- УЗИ органов брюшной полости;
- УЗДГ вен нижних конечностей.
Пациента консультирует терапевт, анестезиолог, по показаниям — другие специалисты.
В течение суток перед операцией можно есть только лёгкую пищу, не перегружающую пищеварительную систему. Вмешательство выполняется натощак, разрешается лёгкий ужин вечером накануне операции. Если человек регулярно принимает какие-то препараты, их приём необходимо согласовать с лечащим врачом.
Как проходит операция
Операция выполняется под общим наркозом. Технология удаления жёлчного пузыря остаётся одинаковой при лапаротомных и малоинвазивных вмешательствах, различается только доступ. После получения доступа жёлчный пузырь отделяется от окружающих тканей. На пузырный проток и артерию накладываются клипсы, после чего орган удаляется. Ложе жёлчного пузыря обрабатывается коагуляцией. Орган извлекается из брюшной полости, при необходимости устанавливается дренаж.
Лапароскопическая операция включает такие этапы:
- Пациент укладывается на операционный стол в положении на спине.
- Выполняется общее обезболивание. Пациент засыпает до вмешательства и просыпается после его окончания.
- На передней брюшной стенке доктор делает 4 прокола, через которые проводятся лапароскоп и другие инструменты.
- В брюшную полость подаётся газ. Манипуляция позволяет поднять стенки брюшины, облегчить доступ к органам.
- Жёлчный пузырь выделяют, иссекают спайки, клипируют проток пузыря и артерию, кровоснабжающую орган, а затем пересекают.
- Удаленный жёлчный пузырь помещают в пластиковый мешок, который извлекается из брюшной полости через один из мини-разрезов (чаще пупочный).
- Ложе пузыря осматривается и обрабатывается. Кровоточащие сосуды перевязываются или коагулируются.
- Газ из брюшной полости удаляется.
- Разрезы ушиваются. Врачами могут быть использованы внутрикожные швы с рассасывающимся материалом, которые не требуют снятия.
- Дренирование брюшной полости. При лапароскопической холецистэктомии дренажи устанавливаются редко.
Когда операция закончена, больной переводится в палату, ему назначается послеоперационное лечение.
Послеоперационный период
После удаления жёлчного пузыря человек находится в хирургическом стационаре под медицинским контролем. Осторожно вставать и пить можно спустя несколько часов. Нередко уже в день вмешательства человек начинает ходить. Есть разрешается вечером или на следующее утро. С первых дней следует соблюдать специальную щадящую диету. Пациенту назначаются анальгетики, спазмолитики, другие препараты по показаниям. На 6-7 день выполняется контроль заживления ран.
После лапароскопической холецистэктомии пациент проводит в стационаре 1-3 дня. Возвращение к привычной жизни с небольшими ограничениями происходит в среднем через 2 недели.
В течение месяца не рекомендуется:
- поднимать тяжести, заниматься спортом;
- посещать баню и бассейн.
Если проводилась открытая операция с большим разрезом, человек проводит в стационаре 7-10 дней. Первые дни рекомендован постельный режим. Боли могут быть выраженными, для обезболивания назначаются сильнодействующие анальгетики. Период реабилитации в этом случае может занимать несколько недель, до месяца.
Цены в Москве
Операционные риски и возможные осложнения
К возможным негативным последствиям холецистэктомии относятся:
- кровотечения при повреждении сосудов;
- травмы органов брюшной полости;
- раневая инфекция, абсцессы брюшной полости;
- грыжевые выпячивания брюшной стенки на месте хирургических разрезов;
- повреждения, формирование стриктур (сужений) жёлчных протоков;
- некроз кишечника;
- желудочковая аритмия;
- камни, оставленные в желчевыводящих протоках;
- излитие желчи в брюшную полость при разрыве жёлчного пузыря.
Несмотря на в целом хорошую переносимость холецистэктомии, после её проведения у некоторых мужчин и женщин развивается состояние, которое ранее называлось постхолецистэктомическим синдромом. Пациентов с этим нарушением беспокоят болезненные ощущения в животе, тошнота, послабление стула.
Диета и питание после удаления жёлчного пузыря
Традиционным подходом к диетотерапии после проведения операции является использование щадящей диеты. Её цель — восстановление нормальной работы ЖКТ, профилактика развития осложнений.
Основные рекомендации по питанию после холецистэктомии:
- В первые дни предпочтение отдаётся термически обработанной полужидкой пище: разваренным кашам, супам-пюре и пр.
- В первую неделю рекомендуется употребление пищи в протёртом виде, то есть измельчённой до пюреобразного и мягкого состояния.
- Пища употребляется в тёплом виде, еда отваривается, готовится на пару, тушится, запекается.
- Содержание в рационе жиров, продуктов, богатых пищевыми волокнами, уменьшается.
- Запрещается употребление алкоголя, острого, солёного, копчёного, легкоусвояемых углеводов.
- Питание должно быть дробным: 5-6 раз в день.
Особенно важно соблюдать диету в первые месяцы восстановительного периода. Затем рацион постепенно расширяется, однако щадящих принципов питания обычно следует придерживаться 1-2 года. Рацион и сроки соблюдения диеты, необходимые для адаптации ЖКТ к работе без жёлчного пузыря, доктор определяет персонально для каждого больного.
Преимущества холецистэктомии в нашей клинике
- Врачи ФНКЦ имеют огромный опыт диагностики и лечения разных форм желчнокаменной болезни (ЖКБ занимает одно из первых мест по распространенности в ФНКЦ), операции выполняются строго по показаниям.
- В приоритете выполнение малотравматичных операций, включая лапароскопию, вмешательства с мини-доступом.
- При необходимости во время лапароскопической операции используется метод флюоресцентной диагностики, что исключает повреждение сосудов и протоков.
- Лапароскопические операции выполняются в 3D режиме, позволяя избегать различных интраоперационных осложнений при выделении желчного пузыря.
- В конце операции в область операции может вводиться противоспаечный гель, который препятствует образованию спаек после операции.
- Во время лапароскопической холецистэктомии могут одновременно (симультанно) выполняться и другие операции (при грыжах живота, гинекологических заболеваниях и др.).
- Высокий уровень оснащения и специалистов делает возможным оказание помощи пациентам с тяжёлыми осложнениями, угрожающими жизни.
- Отделение интенсивной терапии позволяет справляться с любыми потенциальными рисками.
- Восстановление после хирургического лечения проходит в комфортабельных палатах стационара под наблюдением медперсонала.
- Возможно наблюдение пациента на амбулаторном этапе лечащим врачом или оперирующим хирургом.
- Для каждого пациента врач-диетолог составляет персональную диету.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.




























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











