Причины и факторы риска
Рак яичников — один из самых распространённых и агрессивных видов рака у женщин, зачастую диагностируемый на поздних стадиях из-за отсутствия явных признаков болезни.
Зоболевание называют киллером номер один среди гинекологических злокачественных опухолей.
Точные причины развития злокачественного процесса в яичниках до конца не изучены, однако, известны факторы, повышающие риски.
- Генетика: согласно генетическим исследованиям, большинство случаев наследственного РЯ связано с врождёнными мутациями генов BRCA1 и BRCA2. Отягощенный семейный анамнез по раку молочной железы, яичников, эндометрия, толстой кишки, желудка повышает риск развития РЯ.
Важно знать, что только лишь около 5-10% всех случаев рака яичников имеют наследственный характер.
- Возраст: большинство случаев рака выявляют у женщин старше 50 лет
- Гормональные факторы: раннее начало менструаций и поздняя менопауза.
Каждый дополнительный год овуляторной активности увеличивает риск развития рака яичников.
Менопаузальная гормональная терапия может повышать риск развития, особенно при длительном приеме монотерапии эстрогенами.
- Нереализованная репродуктивная функция. Бесплодие и отсутствие родов в анамнезе.
Исследования показали, что у женщин, рожавших более четырех раз, риск заболеть РЯ снижается в два раза по сравнению с нерожавшими женщинами.
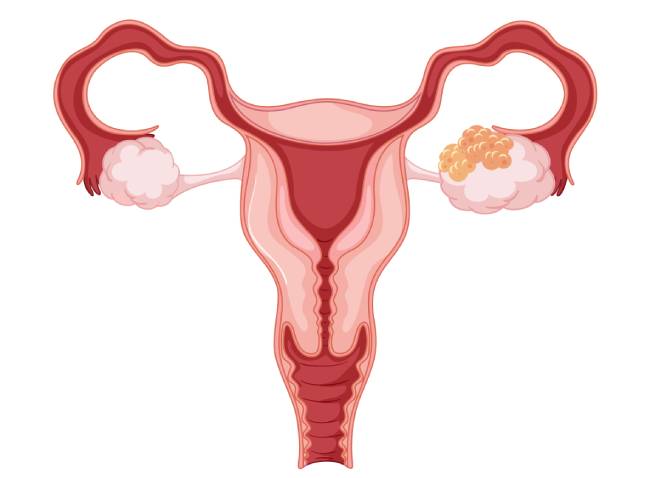
- Эндометриоз: хронические воспалительные процессы в малом тазу также повышают риск.
- Ожирение: избыточный вес связан с гормональными нарушениями, способствующими развитию онкологии.
- Вредные привычки: курение увеличивает риск муцинозного типа рака яичников.
На развитие рака яичников влияет и образ жизни: низкая физическая активность, нерациональное питание с обилием жиров и углеводов, недостатком клетчатки могут косвенно влиять на риск.
Первые признаки
На ранних стадиях женщина может не замечать признаки болезни, либо они могут быть слабовыраженными. Однако есть несколько тревожных сигналов, которые нельзя игнорировать: необычные выделения, боль в тазу или нижней части живота, вздутие, увеличение живота в объеме. Эти симптомы часто путают с менее опасными заболеваниями, но если они сохраняются дольше 2–3 недель, нужно срочно обратиться к гинекологу.
Симптомы
Симптомы могут быть следующие:
- Постоянный дискомфорт внизу живота: тянущие боли, ощущения тяжести или распирания, не связанные с менструацией.
- Учащённое мочеиспускание: давление опухоли на мочевой пузырь заставляет чаще ходить в туалет.
- Вздутие живота, быстрое насыщение: даже после небольшой порции еды появляется чувство переполнения.
- Нарушения менструального цикла: необычные кровотечения, особенно у женщин после менопаузы.
- Боли во время интимной близости: дискомфорт может указывать на патологический процесс.
- Потеря веса без причины: резкое снижение массы тела при обычном питании.
- Проблемы с пищеварением: тошнота, запоры (для многих наименее подозрительный показатель).
Классификация
Патология классифицируется по типу клеток, из которых развивается опухоль. Выделяют две основные группы опухолей яичников: эпителиальные и неэпителиальные
- Эпителиальные опухоли (около 90% случаев): возникают из клеток внешнего слоя яичников. Включают серозные, муцинозные, эндометриоидные, светлоклеточные карциномы, опухоль Бреннера
- Неэпителиальные опухоли - исходят не из покровного эпителия яичников. Составляют приблизительно 10% всех злокачественных новообразований яичников. Включают стромальные опухоли, опухоли стромы полового тяжа и стероидноклеточные опухоли, редкие опухоли.
Также рак яичников может быть первичным (возникшим в яичниках) или метастатическим (занесённым из другого органа).
Гистологическая классификация помогает определить тактику лечения, прогноз.
Стадии
Рак яичников развивается поэтапно. Его клинические стадии определяют степень распространения опухоли. Всего выделяют четыре стадии с подстадиями по системе FIGO (Международной федерации гинекологии и акушерства).
Стадия I: опухоль ограничена яичниками.
Стадия II: опухоль поражает один или два яичника с распространением на малый таз (матку, маточные трубы, мочевой пузырь или прямую кишку).
Стадия III: опухоль выходит за пределы таза, метастазы обнаруживаются по брюшине или лимфоузлах.
Стадия IV: отдалённые метастазы (печень, лёгкие, плевральная жидкость). Это самая тяжёлая форма, сложно поддающаяся лечению.
Диагностика
Физикальное обследование
Это первый этап диагностики заболевания. Врач проводит пальпацию живота для выявления уплотнений, увеличенных яичников или скопления жидкости (асцита). Гинекологический осмотр помогает обнаружить опухоль в малом тазу, оценить ее размеры, подвижность. Важно провести ректо-вагинальное исследование для уточнения распространенности процесса. Хотя физикальный осмотр не дает точного диагноза, он позволяет заподозрить патологию, назначить дальнейшие исследования.
Лабораторные исследования и онкомаркеры
Исследования включают анализ крови на онкомаркеры, наиболее важным из которых является CA-125. Его повышение наблюдается у 80% пациенток с эпителиальным раком, но он также может быть повышен при доброкачественных заболеваниях. Дополнительно проводят анализ крови (общий, биохимию) для оценки общего состояния. Иногда применяют генетические тесты. Однако анализ уровня онкомаркеров не заменяет инструментальную диагностику (УЗИ, КТ, МРТ), лишь дополняют ее.
Инструментальные методы
Подтвердить диагноз, определить стадию заболевания позволяют:
- УЗИ органов малого таза — выявляет размер и структуру яичников
- КТ брюшной полости и малого таза с в/в контрастированием и/или МРТ брюшной полости и малого таза с в/в контрастированием — определяют распространенность опухоли, поражение лимфоузлов, метастазы.
- КТ органов грудной клетки с в/в контрастированием – с целью исключения метастатического поражения легких и лимфоузлов
- Гастроскопия, колоноскопия для исключения первичной опухоли в органах ЖКТ
- Маммография с целью исключения поражения молочной железы
- Диагностическая лапароскопия – с целью оценки резектабельности опухолевого процесса и биопсии опухоли
Гистологическое исследование
Это ключевой этап диагностики, позволяющий определить тип злокачественного образования. Материал получают при биопсии опухоли или после хирургического удаления образования. Морфологи под микроскопом исследуют клеточную структуру, выявляя злокачественные изменения. Также проводится иммуногистохимическое (ИГХ) исследование для уточнения происхождение клеток, их агрессивность. Точный гистологический диагноз влияет на выбор лечения и прогноз.
Метастазирование
Патология часто распространяется за пределы органа, что ухудшает прогноз. Основные пути метастазирования: лимфогенный, гематогенный, имплантационный (по брюшной полости).
Имплантационный путь — основной механизм, при котором раковые клетки отрываются от новообразования, оседая на брюшине, сальнике, кишечнике, других органах малого таза и брюшной полости. Это приводит к канцероматозу брюшины — образованию множественных опухолевых узлов. Лимфогенный путь поражает тазовые, парааортальные, паховые лимфоузлы. Гематогенный встречается реже, но на поздних стадиях возможны метастазы в печень, легкие, кости, головной мозг.
Лечение
Хирургическое лечение
Лечение всех стадий РЯ целесообразно начинать с выполнения циторедуктивной операции (это хирургическое вмешательство, направленное на удаление как можно большего количества опухолевых тканей). Циторедуктивная операция включает экстирпацию матки с придатками, удаление большого сальника на уровне большой кривизны желудка и выявленных при ревизии опухолевых очагов. Операция проводится открытым способом для полноценной ревизии органов брюшной полости и малого таза и адекватного доступа к большому сальнику. Малоинвазивные хирургические вмешательства, в частности лапароскопические, могут быть использованы только для верификации диагноза, определения стадии или для прогнозирования объема циторедуктивной операции.
Органосохраняющее хирургическое вмешательство (односторонняя аднексэктомия с резекцией второго яичника, оментэктомия, тазовая и поясничная лимфаденэктомия и выполнение процедур стадирования) возможно у молодых пациенток, желающих сохранить фертильность, при высокодифференцированных серозной, эндометриоид- ной или муцинозной карциномах IA и IC1 (при поражении одного яичника) стадий при наличии возможности тщательного диспансерного наблюдения и доказанном отсутствии наследственного характера заболевания.
При ранней диагностике операция значительно повышает шансы на ремиссию и улучшает прогноз.
Химиотерапия
Решение вопроса о проведении ХТ зависит от стадии процесса, морфологического варианта опухоли и степени злокачественности.
Часто применяется после хирургического удаления опухоли. Назначается для уничтожения оставшихся раковых клеток, предотвращения рецидивов. Лечение проводится циклами с перерывами для восстановления организма.
При распространённом раке может назначаться неоадъювантная химиотерапия до операции для уменьшения образования.
Побочные эффекты при проведении химиотерапии включают тошноту, обратимое выпадение волос, угнетение кроветворения.
Современная сопроводительная терапия помогает минимизировать побочные эффекты и легко переносить лечение.
Таргетная терапия
Воздействует на молекулярные мишени в опухолевых клетках. В отличие от химиотерапии, подавляет рост раковых клеток более избирательно, меньше повреждая здоровые ткани. Основные препараты включают ингибиторы ангиогенеза, которые блокируют кровоснабжение опухоли, а также PARP-ингибиторы, эффективные при мутациях BRCA.
Таргетная терапия часто применяется в комбинации с химиопрепаратами или как поддерживающее лечение. Побочные эффекты обычно мягче, чем при химиотерапии, но могут включать гипертонию, усталость, проблемы с пищеварением.
Гормональная терапия
Применяется при серозном раке яичников низкой степени злокачественности, также для паллиативного лечения больных.
Препараты блокируют синтез эстрогенов, воздействуют на рецепторы гормонов.
Такую терапию могут назначать при рецидивах или в качестве альтернативы химиотерапии для пациенток с гормонозависимыми образованиями. Побочные эффекты обычно мягче, чем при химиотерапии, но могут включать приливы, сухость слизистых, остеопороз. Гормональное лечение редко используют изолированно — чаще в комбинации с другими методами для повышения эффективности. Подбор терапии требует предварительного исследования на гормональные рецепторы.
Прогноз и выживаемость
При диагнозе Рак яичников прогноз зависит от стадии заболевания, типа опухоли, возраста пациентки, эффективности лечения. На ранних стадиях (I–II) пятилетняя выживаемость достигает 80–90%, так как образование ограничено яичниками или малым тазом. Однако множество случаев диагностируются на III–IV стадиях, когда болезнь распространяется в брюшную полость или дает отдаленные метастазы. В этом случае пятилетняя выживаемость снижается до 30–40%.
На прогноз влияют:
- Гистологический тип: серозные и низкодифференцированные опухоли агрессивнее.
- Полнота хирургического удаления: если остаются опухолевые очаги, прогноз ухудшается.
- Чувствительность к химиотерапии: рецидивирующие формы хуже поддаются лечению.
При диагнозе Рак яичников выживаемость при метастатической форме: 12–24 месяца, но современная терапия тормозит прогрессирование болезни.
Регулярный скрининг помогает выявить рецидив раньше, изменить тактику лечения.
Ранняя диагностика (особенно при наследственной предрасположенности) повышает шансы на долгосрочный прогноз.
Осложнения
Существует ряд осложнений, которые ухудшают качество жизни, затрудняют лечение.
Асцит — одно из самых частых последствий, когда в брюшной полости скапливается жидкость, вызывая одышку и дискомфорт. На поздних стадиях возникает кишечная непроходимость из-за давления разросшейся ткани или метастаз, приводя к тошноте, рвоте, сильным болям.
Еще одним опасным осложнением является гидронефроз. Это нарушение оттока мочи из-за сдавливания мочеточников, которое может спровоцировать почечную недостаточность. Также возможны тромбозы, поскольку заболевание увеличивает свертываемость крови. При прорастании новообразования в соседние органы могут появляться свищи, кровотечения.
Некоторые осложнения связаны с лечением: после операции возможны инфекции, лимфедема (отек конечностей), а химиотерапия может вызывать иммунодефицит, анемию, поражение нервных окончаний. Важно вовремя корректировать эти состояния для улучшения прогноза, качества жизни женщины.
Реабилитация после лечения
Этот этап направлен на восстановление физического, эмоционального состояния пациентки. Поскольку терапия (хирургия, химио- или лучевая) оказывает значительную нагрузку на организм, реабилитация включает несколько ключевых аспектов.
Физическое восстановление зависит от типа проведенного лечения. После операции основная рекомендация — контролировать состояние швов, а также предотвращать спайки, восстанавливать мышечный тонус. Лечебная физкультура помогает укрепить мышцы таза, избежать венозного застоя, лимфостаза. Регулярные, но умеренные нагрузки (ходьба, плавание, йога) улучшают общее состояние.
Психологическая поддержка играет ключевую роль. Консультации психолога, группы поддержки, программы реабилитации помогают справиться с тревогой, депрессией, страхом рецидива.
Питание и контроль веса также важны для укрепления организма. Диета должна включать белок (для быстрого заживления тканей), клетчатку (для пищеварения), витамины. Иногда требуется помощь диетолога из-за изменений метаболизма после химиотерапии.
Грамотная реабилитация значительно повышает качество жизни после лечения, помогая вернуться к привычной деятельности с минимальными последствиями.
Своевременная диагностика и регулярный мониторинг у онколога позволяет вовремя выявить рецидив и предотвратить осложнения.

Данная статья является информационным материалом и не предназначена для самодиагностики и самолечения. При появлении признаков недомогания следует обратиться к лечащему врачу.




























![Лицензия на осуществление медицинской деятельности стр. 3 Лицензия на осуществление медицинской деятельности стр. 3]](https://fnkc-fmba.ru/images/licenzya/prew/03.jpg)











